
潰瘍性大腸炎

潰瘍性大腸炎
炎症性腸疾患(Inflammatory Bowel Disease:IBD)は、主に消化管の粘膜に慢性的な炎症が起こる病気の総称です。日本では 潰瘍性大腸炎(Ulcerative Colitis:UC) と クローン病(Crohn’s Disease:CD) が代表的で原因はまだ解明されていませんが、免疫の異常反応や腸内細菌が関与すると考えられています。
IBDは良くなったり悪くなったりを繰り返す慢性疾患です。近年ではコントロールするための治療の進歩が著しく、適切な治療を受けることで日常生活を送れることが多いです。
潰瘍性大腸炎(UC)は主に大腸の粘膜層に炎症が発生し、大腸の粘膜に炎症や潰瘍が生じる病気です。炎症の範囲は個々で異なり、直腸のみに炎症がある場合や全大腸に炎症が認められることもあります。炎症の範囲が広い程症状も強い傾向があります。
慢性的な血便や下痢、腹痛などの症状を引き起こすのが一般的ですが、無症状で検診の便潜血検査を契機に診断されることがあります。
発症は特に20〜30代の若年層に多い傾向にありますが、40歳代以降に発症することも珍しくありません。また男女比に大きな差はなく、男女どちらにもほぼ同じ頻度で発症する可能性があります。
患者数は増加傾向にあり、2023年の全国疫学調査からの推計では日本人約316,900人が潰瘍性大腸炎と推定されています。これは2015年と比較し、1.4倍程度増加しているとされています。
軽症
1か月以上持続する軽度の下腹部痛、軟便・下痢、少量の血便などが代表的な症状です。また大腸カメラでは所見があっても無症状の方もいます。
テネスムスという便意を感じてトイレに行くけど、便が出ないという症状もあります。これは直腸に炎症があり、これの刺激で便意を感じますが排便自体はないためにおきます。
重症
大腸炎が広範囲で大腸に深い潰瘍まで認めるようになると発熱、大量の下痢・血便、激痛などの強い症状が出ることがあります。大腸炎の増悪のみであれば点滴や内服などの治療を行いますが、炎症が重度になると腸の動きが低下し腸自体が異常に拡張する中毒性巨大結腸症や、腸に穴があく消化管穿孔を起こす場合があります。これらの場合は入院での治療や手術が必要となることがあります。
潰瘍性大腸炎は直腸から炎症が広がるのが基本ですが、炎症の範囲で分類されておりこれらの分類によって治療方法や注意点などが異なります。
基本的には上記のように分類されます。稀に直腸に炎症がなくほかの部位のみ炎症を認める非典型型もあります。
治療に関しては内服や点滴製剤に加えて直腸炎型では座薬、左側大腸炎型では液体や泡を肛門から入れる注腸製剤などの局所療法も選択肢となります。全大腸炎型では範囲が広く、内服や点滴製剤をメインに治療をしていきます。
がんのリスクは炎症の強さ、炎症による腸管障害の期間、炎症の範囲によりがんのリスクが変化します。炎症範囲が広い潰瘍性大腸炎では発がんのリスクが高いため大腸内視鏡による定期的な検査が必要となります。
また特殊例では上行結腸を中心とした右側大腸炎優位の炎症の場合、PSC(原発性硬化性胆管炎)という胆管異常を起こす疾患を併発しやすいとされておりMRI検査を提案することがあります。これはPSCが胆管がんのリスクとなっているためです。
潰瘍性大腸炎は腸だけでなく、他の部位にも症状を引き起こすことがあります。
代表的な腸管外症状には以下のものがあります。
関節炎
最も多いのは指関節の痛みですが、どこの部位にも痛みが生じる可能性があります。潰瘍性大腸炎の病勢に一致する例もあれば、大腸炎と関係なく関節痛のみ症状が残り困るなどの場合もあります。潰瘍性大腸炎の方の6%程度に合併すると報告されています。
皮膚症状
結節性紅斑は多くは下肢前面にでてくる発赤し、境界面をもった皮疹です。熱感や痛みの症状を認めます。壊疽性膿皮症は下肢前面に多いですが、全身どこでも出現する可能性があり、ストマ造設した場合はストマ近くに出現することがあります。領域をもった深い潰瘍が特徴で、非常に強い痛みがでてきます。
眼の炎症
代表的なものとして上強膜炎があり、眼の充血や痛みなどが主な症状となります。それ以外には稀ですがぶどう膜炎を起こすことがあります。
肝胆道疾患
原発性硬化性胆管炎は潰瘍性大腸炎の2%程度に合併するとされています。通常は無症状ですが胆道系の異常からMRI検査で診断される場合や、胆管炎を契機に診断されることがあります。またこの場合は右側の大腸優位に潰瘍性大腸炎の所見がみられることが多いという特徴があります。
潰瘍性大腸炎の診断や病状把握には複数の検査を組み合わせて行います。
| 検査 | 内容 |
|---|---|
| 問診 | 潰瘍性大腸炎は問診が非常に重要です。特に1か月以上持続する腹痛、下痢、血便に関しては潰瘍性大腸炎の可能性を考えます。感染性腸炎や薬剤性腸炎など鑑別が必要となるため既往歴、家族歴、内服歴、食事歴、海外渡航歴など詳細を確認していきます。 |
| 採血検査 |
|
| 便検査 | 便を培養することにより病原菌の感染状態を確認して感染性腸炎の除外を行います。 また腸の炎症状態を確認するために便中カルプロテクチンを行うこともあります。 |
| 大腸カメラ | 最も重要な検査です。直接腸の潰瘍や炎症の範囲・程度の確認ができ、潰瘍性大腸炎の確定診断としては必須となります。 また粘膜の一部を採取して顕微鏡検査を行い、腸の状態を確認します。大腸に慢性の変化がおきているかどうか、粘膜に浸潤している細胞の種類、がん細胞や前がん病変などの有無の確認ができます。 |
潰瘍性大腸炎の治療は炎症の状態や患者様のライフスタイルに合わせてどの製剤を使用するか、効果判定をいつ判断するか、効果がなかった場合の次の治療方針をどうするかなど医師と患者様と一緒に相談しながら治療にあたる必要があります。
治療の目標は炎症を抑え寛解を導くこと、再燃を防ぐことです。これらにより症状の改善や発がんの抑制につながります。
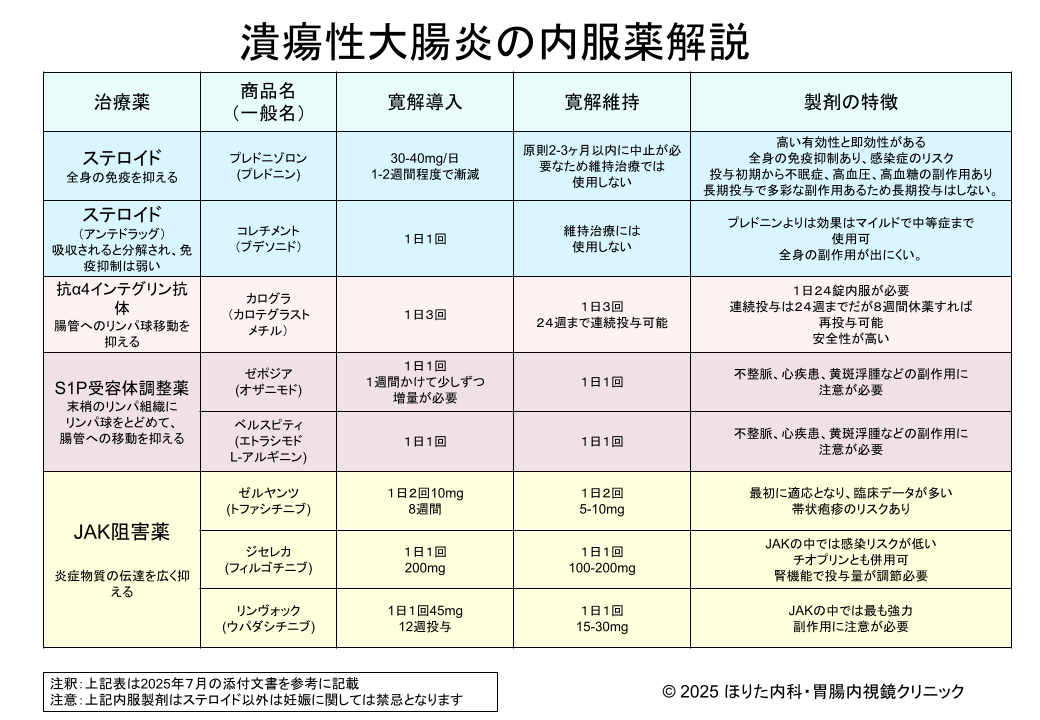
炎症を引き起こす物質の産生を抑え、腸管の免疫反応を改善する作用があります。寛解導入および維持に広く使用できます。内服製剤だけでなく、坐薬や注腸剤として直腸・S状結腸に直接薬を届ける方法もあります。
副作用としては嘔気や腹部膨満感などがありますが、最も重要な副作用として5-ASA不耐があります。5-ASAの主成分のメサラジンもしくは製剤の添加物に反応するとされており、内服してから1~4週間程度後に発熱、腹痛、下痢、血便が出現します。使用した方の10%程度に出現するため治療開始後、少ししてから症状増悪した場合は5-ASA不耐の可能性を考えます。
強い炎症を迅速に抑える薬で、投与して数日で効果を実感できることが多いです。しかしプレドニンによる内服や点滴を行うと炎症を抑えるのは強力ですが、副作用に注意が必要となります。高血圧、肥満、精神障害、糖尿病や長期に使用していると骨粗鬆症や、副腎機能低下症などの副作用も出現するため原則2~3か月以内の使用とします。
コレチメント、レクタブルは腸の粘膜に作用しますが、吸収されても肝臓ですぐに代謝されるためステロイドに起因する副作用はほとんど起こらないとされています。
内服後さまざまな代謝の作用を受けた後に免疫を調整する成分に変化します。炎症を抑えますが少しずつ炎症を抑える成分を蓄積するため効果には時間がかかります。効果発現に1~3か月程度かかるため急激な炎症を抑えるよりもほかの製剤で炎症を抑えた後に再燃を予防する目的で使用します。
この製剤を使用する前に採血でNUDT15遺伝子検査を行い、副作用が出にくいタイプか確認します。これにより重篤な副作用の白血球の急激な低下や脱毛を防ぐことができます。それ以外には嘔気、肝機能障害、膵炎などの副作用がみられる場合があります。
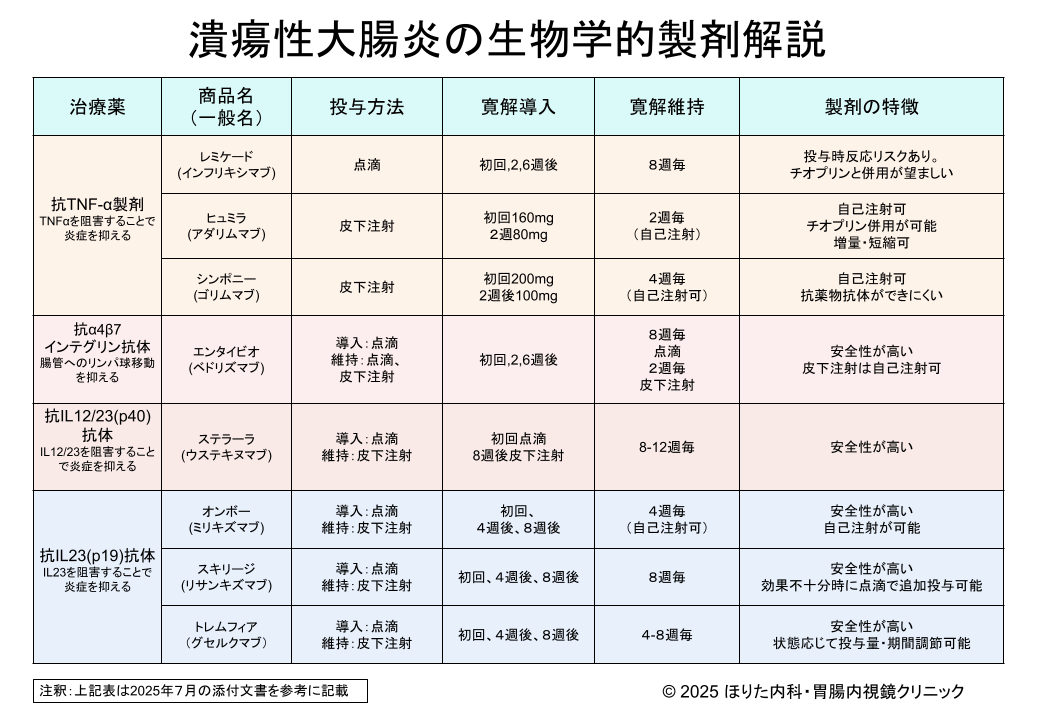
TNF-αとは炎症を促進するサイトカインで、過剰に産生されると粘膜で炎症がおきるとされています。このTNF-αを抑える生物学的製剤で、点滴や皮下注射での製剤となります。また点滴製剤のレミケードでは耐性の問題もあるため、可能ならチオプリン製剤も一緒に使用することが多いです。
体内の血液を循環しているリンパ球が腸管に浸潤し炎症を起こします。浸潤する時にインテグリンを介して腸管と結合して入り込みますが、このインテグリンを抑えてリンパ球の腸管への移動を抑えて炎症を抑える作用があります。点滴製剤と内服製剤があります。また、点滴製剤で効果を認めた場合は皮下注射製剤に変更ができます。
炎症を起こすIL-12/23という物質を同時に抑えます。初回は点滴で治療後、2回目以降は皮下注射での治療を行います。
IL-12、23ではIL-23が慢性の炎症の原因とされており、IL23をいかに抑えるかが重要となっています。これらの製剤はIL-23をより特異的に抑えることによりIBDの炎症を改善していきます。
JAKとは細胞内にある情報伝達物質であり細胞外の情報を核に伝え、遺伝子発現を誘導しさまざまな炎症応答を誘導して炎症を起こします。サイトカインという免疫応答に重要シグナルを伝える役割がありますが、これをブロックすることで炎症を抑えます。低分子薬で内服での治療ができる製剤です。副作用としては帯状疱疹が多く認められるとされ、海外では血栓症のリスクがあるとされています。
S1P受容体はリンパ球に発現しており、リンパ球の体内への循環に関与しています。これを調節することによりリンパ球の循環が減少し、リンパ球の炎症部位への集積を抑えていきます。内服製剤となります。
これらの場合には手術含め治療を検討する必要があります。
長期にわたり潰瘍性大腸炎を患っている方は、大腸がんのリスクが一般の方より高くなることが分かっています。原則としては発症8年後より特に全大腸炎型、左側大腸炎型の方に関しては定期的な大腸カメラが重要になります。
ただしこれらは目安であり、実際には発症後の炎症の強さやしっかり寛解導入、維持ができているかなどで変化します。
このため潰瘍性大腸炎が落ち着いていても定期的な大腸カメラによる観察が重要です。医師と相談し、適切な間隔で検査を受けることをおすすめします。
潰瘍性大腸炎は指定難病に認定されており、要件を満たした場合は公的な医療費助成制度が受けられます。
毎月の支払金額の上限は患者様の所得によって異なりますが、これにより治療費の自己負担額が軽減され、安定した治療継続がしやすくなっています。特に潰瘍性大腸炎で使用される製剤の中には高額な製剤があるため、治療開始前に医療費助成制度を受けられるようにする必要があります。
申請の流れとしては本人もしくはご家族に住民票のある地域の保健所で申請のための書類をもらってきます。医師が記載する臨床調査個人票と本人の所得などを記載する書類を完成後に保健所へ提出します。書類提出後は自治体によって審査にかかる時間が異なりますが、1〜3か月後に受給者証が送られてきます。
制度の対象や申請方法については当院スタッフまでお気軽にご相談ください。
TOP